Акопян А.П., Аджемян Г.Л.
Отделение нейрохирургии, Центральной военный клинический госпиталь. Ереван.
Введение
Дегенеративно-дистрофические поражения поясничного отдела позвоночника являются довольно распространенной патологией и встречаются с частотой 130-230 случаев на 100.000 населения. Патология встречается в основном у лиц молодого и среднего возраста [3;4;6;8]. В большинстве случаев консервативное лечение позволяет достичь временного улучшения, но не выздоровления. Социально-экономическая значимость данной проблемы обусловлена длительной нетрудоспособностью (14-48 дней в году) больных с грыжами межпозвоночных дисков [3;8].
Прогрессивное распространение патологии и неудовлетворительные результаты консервативного лечения способствовали широкому применению хирургического метода лечения [2;7]. К примеру в США в год проводятся более 300000 операций по поводу удаления грыж межпозвоночных дисков [9]. За последние десятилетия наряду с открытыми операциями начали применять минимально-инвазивные методы хирургии грыж межпозвоночных дисков. Предложены многочисленные малоинвазивные методы: медикаментозное сморщивание диска, лазерная абляция, эндоскопическая дискэктомия [5;110].
Несмотря на многочисленные исследования, эффективность малоинвазивных операций при межпозвоночных грыжах является дискутабельной особенно при секвестированных, мигрированных грыжах или же при локализации грыж на уровне L5-S1.
Целью нашего исследования являлась оценка возможностей и результатов перкутантной эндоскопической трансфораминальной герниоэктомии при межпозвоночных грыжах, локализованных на поясничном отделе позвоночника.
Материал и метод
Методом перкутантной эндоскопической трансфораминальной герниоэтомии нами были прооперированы 138 больных, находившихся на стационарном лечении в нейрохирургическом отделении Центрального военного клиническоо госпиталя в период с 2009 по 2012гг.
Возраст больных колебался от 18 до 84 лет. Превалировали больные с грыжами межпозвоночных дисков на уровне L5-S1 79 (57,3%) случаев. Распределение больных в зависимости от возраста и уровня локализации грыжи показано в табл.1
Оценка неврологической симптоматики в пред- и постоперационном периоде производилась по общепринятой методике. Наличие выраженного болевого синдрома было характерно для всех больных.
У 27 (19,6%) пациентов болевой синдром не купировался наркотическими обезболивающими средствами, что являлось показанием для проведения операций в срочном порядке.
Таблица 1
Распределение больных в зависимости от уровня и возраста локализации грыжи
|
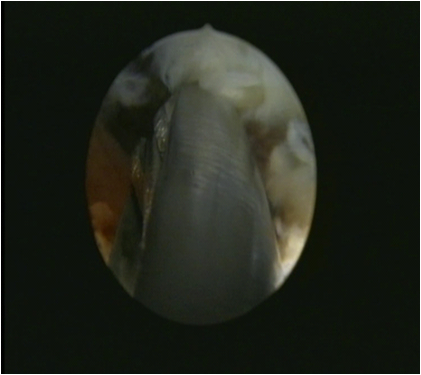
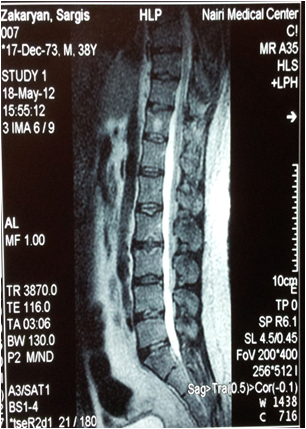
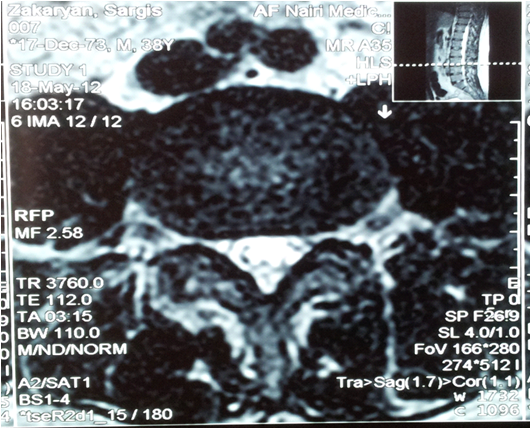
Во всех наблюдениях наличие грыжи было подтверждено методом МРТ-исследования. Реконструкция МРТ-исследования позволяло отчетливо представить расположение, форму грыжи, что очень важно дла планирования операции. В наших наблюдениях у 28 (20,3%) больных были секвестированные грыжи, а в 57 (41,3%) случаях имело место краниальная или каудальная миграция грыжи. Методика операций Операции проводились под эпидуральной анестезией, при этом уровень анестезии обеспечивал сенсорный блок при частичний сохранности моторной функции. Такой уровень обезболивания обеспечивает возможность безболезненного вмешательства, но при приближении инструмента к корешку больной чувствует боль иррадирующую по ходу нерва. Это является предупреждающим сигналом для хирурга, который изменяет угол направления вводимого инструмента. Операции проводятся под постоянным рентген (ЭОП) контролем. Предоперационно больные получают антибактериальную терапию. Во время операции положение больного – на противоположном от грыжи боку. В зависимости от уровня грыжи, хирургический доступ осуществляется отходя от средней линии на 10-14см. латерально. Так, для уровня L3-L4 доступ осуществляется отходя от средней линии на 10см., при операциях на уровне L4-L5 -12см, а при грыжах на уровне L5-S1 соответственно – 14см. Угол введения инструмента колеблется от 12 до 90 градусов в зависимости от анатомических особенностей пациента. Так, чем выше расположен гребень подвздошной кости, тем меньше угол по которому вводятся инструменты. Разрез мягких тканей не превышает 8-10мм. Под ЭОП контролем вводится игла (14G) и направляется к соответственному межпозвоночному уровню. После этого кончик иглы направляется краниально или каудально к краю грыжи – наиболее отдаленному от уровня межпозвоночного диска. Рентгеноскопия, проведенная в двух проекциях подтверждает правильное расположение иглы, после чего удаляется мандрен иглы и вводится металлический проводник. Игла удаляется и поочередно на проводник надеваются конусовидные дилататоры диаметром 4 и 6мм, тем самым образуя рабочий канал на всем протяжении мягких тканей, затем дилататоры удаляются, на проводник надевается сверло диаметром 4мм и круговыми движениями формируется канал, проходящий через суставной отросток и межпозвоночное отверстие в эпидуральное пространство. Поочередно используя сверла различных размеров, сверчивается рабочий канал через суставной отросток диаметром в 9мм, после чего вставляется рабочая канюла и удаляется проводник. Кончик вставленной рабочей канюли находится в эпидуральном пространстве – над корешком и грыжей. После этого начинается второй этап операции – эндоскопическое удаление грыжи. Применяемый эндоскоп имеет угловое строение и встроенный рабочий канал диаметром в 3мм. Эндоскоп имеет также два порта для постоянной ирригации физ. раствором. Применяемая видеоэндотехника позволяет достичь увеличения в 40 раз, что более чем достаточно для доскональной визуализации. При правильном расположении рабочей канюли и эндоскопа визуализируется корешок и грыжа компримирующая его. Грыжа удаляется под постоянным эндоскопическим контролем с использованием дискэктомов диаметром 2, 2.5, 3мм. (Рис.1а)
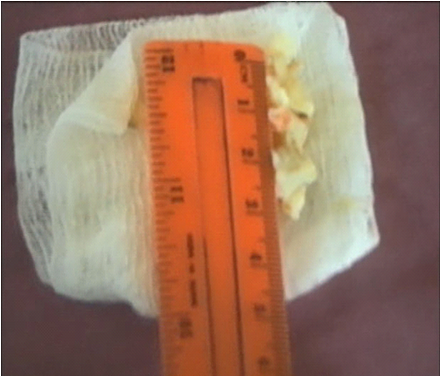
а б Рис 1. Эндоскопическое удаление грыжи межпозвоночного диска а) этап эндоскопически контролируемой герниэктомии б) размер удаленной грыжи диска Грыжа удаляется методом кускования, что позволяет удалять грыжи больших размеров (Рис 1б). Адекватность удаления грыжи подтверждается эндоскопическим осмотром корешка на протяженности 1-1,5см. Длительность операций в среднем 30-60 минут. Правильное применение методики позволяет удалять секвестированные и мигрированные грыжи (Рис. 2 и 3). Рис. 2
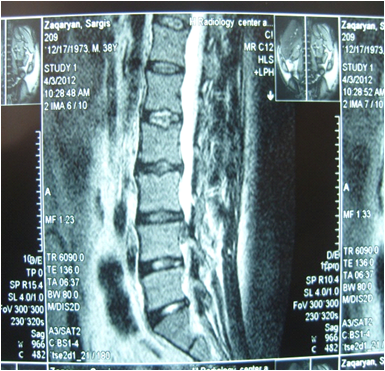
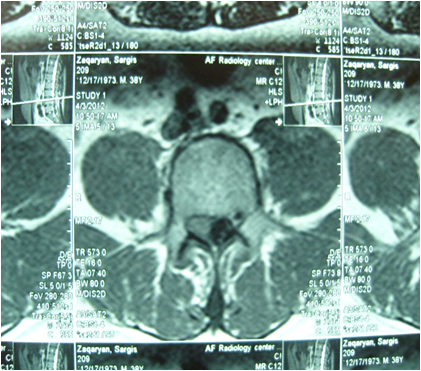
а б Рис. 2 Картина МРТ исследования, на которой видна секвестрированная грыжа размером 1.3 см а) боковая проекция, б) аксиальный срез
Рис. 3
а б Рис. 3 МРТ исследование больного через 2 месяца после операции а) боковая проекция, б) аксиальный срез Больным разрешалось ходить спустя 8-10 часов после операции, выписка из стационара проводилась на следующие сутки. Результаты лечения Результаты лечения были оценены хорошими у 129 больных (93.5%). У этих больных отмечался регресс болевого синдрома и неврологической симптоматики сразу же после операции. Какой-либо дополнительной консервативной терапии этим больным не проводилось. В 6 (4.3%) случаях результаты лечения были удовлетворительными-в постоперационном периоде они получали стационарное физиотерапевтическое лечение. В 2-ух (1,5%) случаях, в раннем постоперационном периоде в связи с рецидивом грыжи больным были произведены повторные операции. У одного пациента (0,7%) в постоперационном периоде развился спондилодисцит, в связи с чем больной получил длительный курс антибиотикотерапии. Заключение Перкутантная эндоскопическая трансфораминальная герниоэктомия является минимально- инвазивным и наряду с этим эффективным методом лечения больных с грыжами межпозвоночных дисков локализованных на поясничным отделе позвоночника. По сравнению с другими минимально- инвазивными методами данная методика позволяет оперировать больных с грыжами локализованными на уровне L5 –S1 . Наличие секвестрированной или мигрированной грыжи не является противопоказанием для выбора метода перкутантной эндоскопической трансфораминальной герниоэктомии.
Список используемой литературы
|
|||||||||||||||||||||||||||||||||